As varices son cambios patolóxicos e irreversibles nas paredes das veas periféricas con fallo das válvulas e deterioro do fluxo sanguíneo. As veas de diferentes localizacións están suxeitas a transformación espasmódica, pero sobre todo os vasos da rede superficial de veas das patas están afectados. Polo tanto, as varices adoitan significar unha enfermidade das veas das extremidades inferiores.
Como aparecen as varices?
Con varices, só os vasos venosos superficiais periféricos transfórmanse patoloxicamente; isto débese ás características estruturais das paredes e á fisioloxía do fluxo sanguíneo das extremidades. Estes momentos patoxenéticos son decisivos. Todos os demais factores predisponentes afectan a todo o sistema vascular, pero non conducen a un cambio característico nas veas e arterias centrais dun calibre.
Considere a patoxénese das varices:
- Inflamación aséptica.Comeza no endotelio das veas e logo esténdese por todo o grosor do vaso. Na maioría dos casos, o mecanismo desencadeante é a desaceleración do fluxo sanguíneo, hai unha agrupación parietal de elementos sanguíneos celulares con rolos de leucocitos: un agrupamento e "rodamento" de leucocitos pola superficie endotelial. Co paso do tempo, hai unha tendencia á súa adhesión, o que provoca a liberación de mediadores inflamatorios. Neste momento non hai cambios externos.
- Remodelación das paredes das veas e válvulas superficiais.Conduce a un cambio na densidade e elasticidade. Isto é facilitado por inflamación aséptica, defectos xenéticos nas proteínas do tecido conxuntivo, micro-dano mecánico no endotelio e algúns outros factores. Nas embarcacións afectadas, as posibilidades de compensación reversible para as flutuacións da presión venosa redúcense significativamente e fanse ríxidas.
- Ampliación persistente das veas afectadas, propensas á progresión.Estes cambios son inicialmente bastante locais, no proceso patolóxico posterior non só se estende pola lonxitude dun buque, senón que tamén afecta a outros compoñentes da rede de veas periféricas.
- Elongación compensatoria da vea afectada a través da formación de pronunciadas curvas patolóxicas.Fórmanse característicos nodos saíntes, que deron o nome á enfermidade: "varix" tradúcese do latín como "inchazo".
- O desenvolvemento da insuficiencia de válvulas.Fallo da válvula funcional no lumen das veas superficiais afectadas con fluxo sanguíneo invertido (refluxo vertical). Inicialmente ten un carácter relativo e só se manifesta nun aumento notable da presión venosa periférica. Entón o erro faise absoluto: as paredes das válvulas non se pechan completamente baixo ningunha circunstancia. A estase venosa (estase sanguínea) prodúcese coa formación de insuficiencia venosa.
- Implicación das veas de perforación no proceso.Tamén se coñecen como comunicativas ou comisurais. A súa expansión patolóxica tamén se acompaña dunha insuficiencia de válvulas, que contribúe ao fluxo sanguíneo patolóxico desde a venosa profunda ata a rede superficial (refluxo horizontal). Aumento da insuficiencia venosa.
Todos estes cambios son irreversibles e persistirán incluso coa eliminación completa de factores provocadores e predispoñentes. Polo tanto, é imposible curar as varices que xa se desenvolveron utilizando métodos conservadores. É posible compensar parcialmente as violacións só por un tempo.
Causas das varices
As varices son unha enfermidade polietiolóxica, cuxo desenvolvemento é facilitado por factores externos e internos (endóxenos). As principais razóns para o desenvolvemento de varices:
- Factor hereditario.
- Baixa mobilidade, posición sentada máis longa.
- Nas mulleres: cambios no estado hormonal durante o embarazo, tomando anticonceptivos orais, terapia de substitución hormonal.
- Condicións acompañadas de compresión parcial das veas da pelvis pequena: embarazo (especialmente múltiple ou que se produce con polihidramnios), formacións volumétricas da cavidade abdominal, algunhas enfermidades intestinais. O estreñimiento e as enfermidades pulmonares crónicas con tose, que levan a un aumento da presión intraabdominal, provocan unha violación do fluxo venoso a nivel da pelve.
- Aumento do peso corporal.
Todas as persoas están predispostas ao desenvolvemento de varices. Isto débese á posición vertical do corpo, debido a que, baixo a influencia da gravidade, o sangue tende ás partes distais das extremidades inferiores e as veas están sometidas a un esforzo aumentado e deformanse máis facilmente.
Síntomas e manifestacións de varices
Os síntomas das varices da coxa superficial e da perna inclúen:
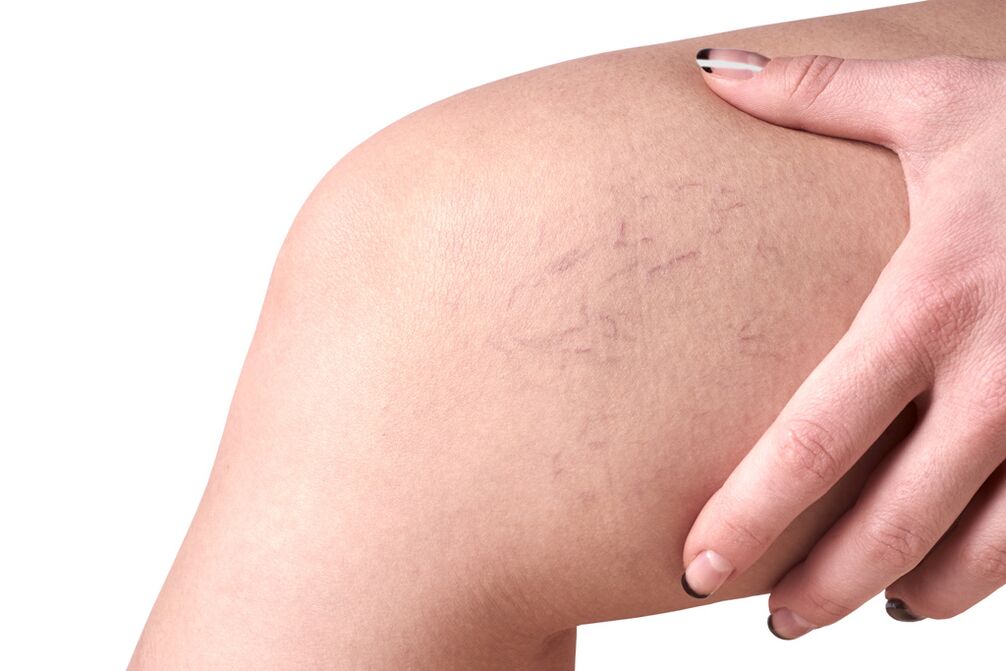
- Cambios visibles nas veas afectadas. As varices están retorcidas, excesivamente contorneadas, escuras, translúcidas pola pel e gordas. Non teñen ondulación. A medida que a enfermidade avanza, aparecen formacións saíntes nodulares locais nas patas, que a miúdo forman conglomerados enteiros e non desaparecen completamente en decúbito supino. En pacientes con aumento do peso corporal, os cambios nas veas adoitan permanecer practicamente invisibles durante moito tempo e están enmascarados por unha graxa subcutánea excesiva.
- Inchazo dos pés e das pernas despois de estar de pé prolongado e sentado á noite a temperaturas ambientais elevadas. Este edema venoso non vai acompañado de cianose das extremidades distais, que se pode observar na insuficiencia cardíaca. Diminúen e incluso desaparecen despois dun descanso (incluído o descanso nocturno) mentres manteñen as pernas en posición elevada despois de realizar exercicios especiais para activar a "bomba muscular" da perna inferior. O inchazo é un dos primeiros signos de insuficiencia venosa crónica con varices veas.
- Sensación de pesadez e plenitude nas pernas incluso cando non hai edema evidente. Tales queixas prodúcense en condicións propicias para o depósito patolóxico de sangue nas partes distais das extremidades inferiores. Os síntomas son máis frecuentes á noite e despois dun longo período en posición vertical con pouca actividade física.
- Signos de isquemia muscular das extremidades afectadas por varices: aumento da fatiga muscular, ás veces cólicas.
- Sensacións desagradables nas pernas, normalmente agravadas por un aumento da hinchazón no fondo da reacción dos tecidos brandos e ramas dos nervios periféricos da perna inferior á compresión por unha cantidade excesiva de fluído intercelular. Outra posible causa desa parestesia son os trastornos tróficos dismetabólicos.
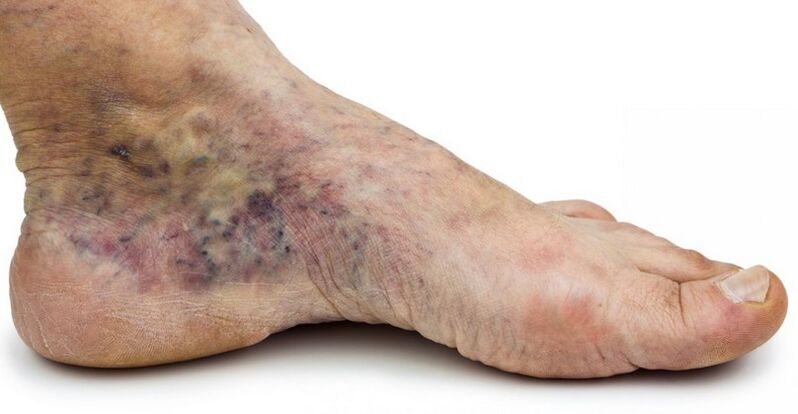
- Trastornos tróficos visibles da pel e tecidos brandos subxacentes. Poden ser dermatite seca ou eczematosa, hiperpigmentación, lipodermatosclerose (compactación, endurecemento da derme e tecido), úlceras.
Os síntomas das varices das extremidades inferiores aparecen o suficientemente cedo, aínda que non todos os pacientes lle prestan atención de xeito oportuno. A orde na que se engaden novas funcións pode ser diferente. Nalgúns pacientes, inicialmente detéctase un defecto cosmético en forma de veas modificadas significativamente, noutros a enfermidade debuta coa Clínica para a Insuficiencia Venosa.
etapas
As etapas das varices determínanse segundo a clasificación CEAP:
- C0 - non hai signos de patoloxía;
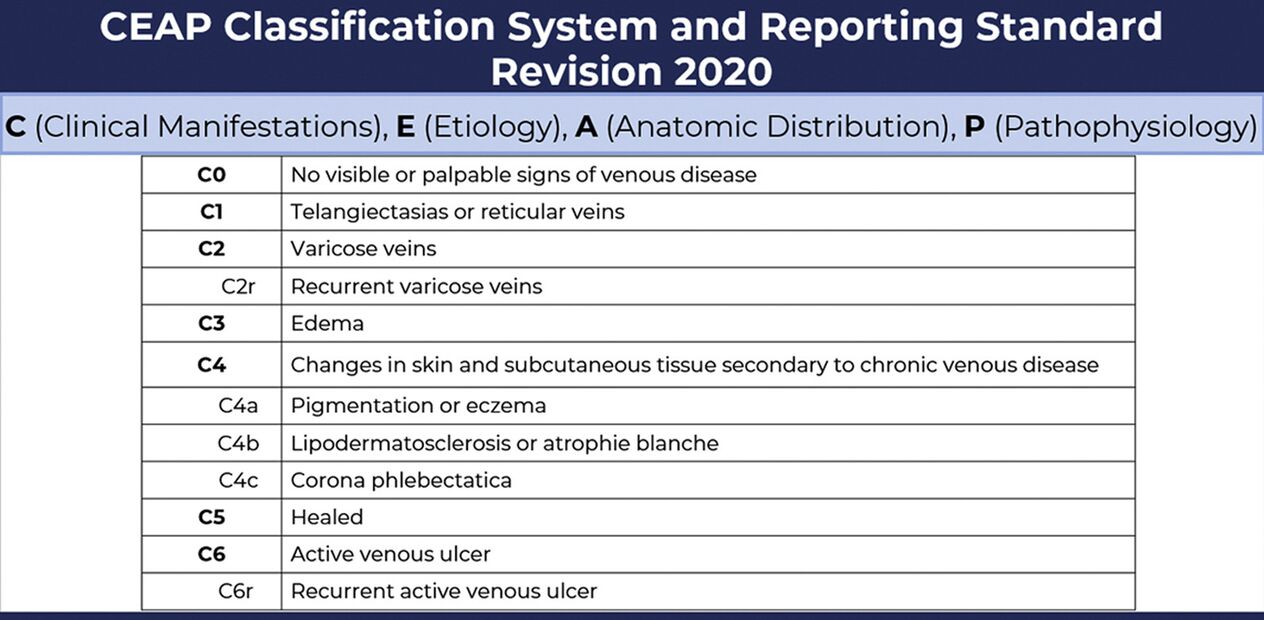
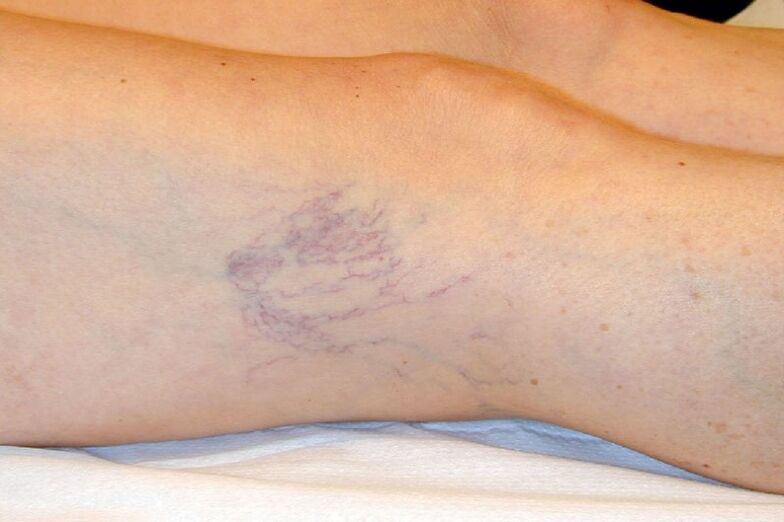
- C1 - a presenza de varices reticulares ou telanxectasia;
- C2 - varices;
- C2r - varices recorrentes;
- C3 - edema das extremidades;
- C4a - cambios tróficos: hiperpigmentación ou eccema venoso;
- C4b - cambios tróficos en forma de lipodermatosclerose ou atrofia da pel branca;
- С4c - coroa venosa do pé;
- C5 - úlcera trófica prolongada;
- C6 - úlcera trófica aberta.
- C6r - úlcera trófica aberta recorrente.
A clasificación CEAP creouse en 1994 e agora é recoñecida internacionalmente. Usado por flebólogos no diagnóstico.
Por exemplo, na clase C1, só se detecta un defecto cosmético: veas reticulares dilatadas de aproximadamente 1 mm. de diámetro e en C4c é imposible non notar trastornos tróficos graves.
%20e%20veas%20reticulares.jpg)
diagnóstico
Un exame básico para confirmar o diagnóstico de varices nas extremidades inferiores para aclarar a extensión e natureza dos trastornos inclúe:
- Exame clínico. O flebólogo determina o curso e o estado das veas superficiais visibles, os cambios na pel e nos tecidos brandos, así como a presenza de edema. Realízanse probas funcionais para avaliar o refluxo vertical e determinar o nivel aproximado de refluxo horizontal. Entrevistar a un paciente está dirixido a aclarar os factores predispoñentes e provocadores, a duración e as características do desenvolvemento da enfermidade.
- Método por ultrasóns. Para as varices, o máis informativo non é un ultrasonido convencional, senón unha avaliación do fluxo sanguíneo mediante ultrasóns (ultrasóns). O estudo revela a velocidade do fluxo sanguíneo, a presenza de refluxo veno-venoso patolóxico e a permeabilidade dos vasos. Esta información é necesaria para que o médico poida seleccionar o réxime de tratamento necesario.
- Hemostasiograma (análises de sangue para unha avaliación completa do sistema de coagulación).
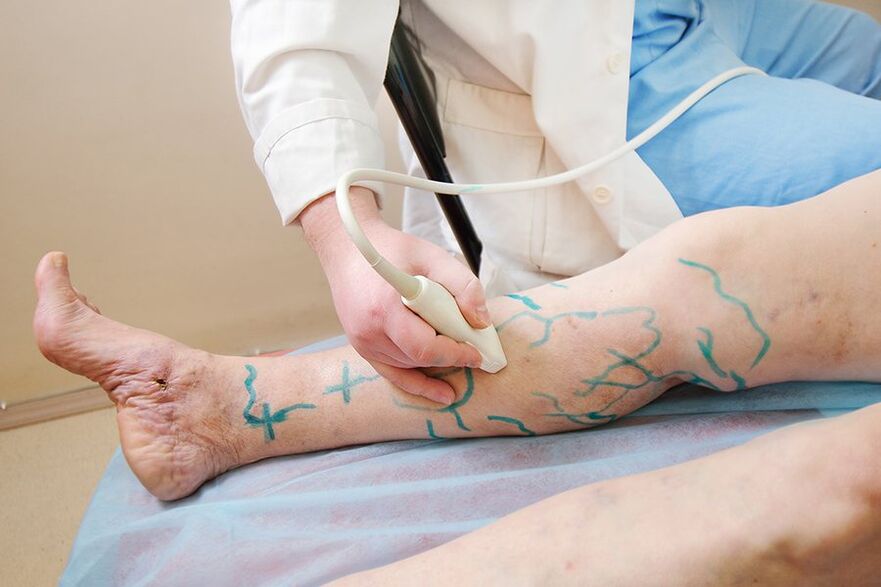
Segundo as indicacións, realízase unha tomografía computarizada multiespiral (TC MS): un estudo de alta tecnoloxía, nalgúns casos, convértese no método principal para determinar a imaxe da lesión do sistema venoso.
Outras técnicas de diagnóstico tamén se usan na medicina moderna: pletismografía, medición de fluxo Doppler con láser. Non están dispoñibles para un gran número de pacientes. Os resultados obtidos normalmente non son críticos para determinar as tácticas de tratamento. Como regra xeral, é suficiente un exame básico que, se é necesario, complétase con consultas con especialistas próximos (endocrinólogo, hematólogo, cardiólogo, etc. ). Anteriormente, distinguíronse varias etapas das varices das pernas. Actualmente, cando fan un diagnóstico, os flebólogos utilizan a clasificación CEAP de enfermidades venosas crónicas, que inclúe as características do caso segundo as características clínicas, etiolóxicas, anatómicas e fisiopatolóxicas.
Risco de varices
Moita xente pensa que as varices das extremidades inferiores son principalmente un problema cosmético. De feito, a miúdo é a falta de atractivo externo das pernas cos seus vasos nudosos e voluminosos de cor azul-púrpura ou a rede vascular que é o motivo principal dunha visita ao médico.
As veas periféricas dilatadas inusualmente son unha condición que non se debe subestimar. Pode degradar significativamente o benestar do paciente e incluso provocar complicacións potencialmente mortais. E isto débese principalmente ao desenvolvemento de insuficiencia venosa crónica debido a trastornos hemodinámicos persistentes e propensos á progresión. Tamén son posibles outras consecuencias desagradables.
As consecuencias das varices:
- Deterioro importante na calidade de vida do paciente. O malestar significativo e incluso a diminución do rendemento nas varices son causados por síndrome de pernas pesadas, edema, cólicos nocturnos, curación deficiente e úlceras recorrentes.
- Cambios nos tecidos brandos cunha diminución do atractivo externo das pernas, que é especialmente importante para as mulleres. Ademais, a hiperpigmentación, a lipodermatosclerose e os rastros de úlceras curadas, como regra, persisten incluso despois de que se eliminen as veas afectadas, especialmente se o tratamento cirúrxico se realizou no contexto de enfermidades tróficas pronunciadas xa desenvolvidas.
- Sangrado por varices rotas ou veas no fondo por úlceras tróficas.
- Desenvolvemento de trombose e tromboflebitis de veas superficiais. Non está só con trastornos e inflamacións hemodinámicas locais, senón tamén con tromboembolismo distante con infarto de miocardio de varios órganos e condicións agudas que ameazan a vida.
- A trombose venosa profunda é unha condición aínda máis perigosa en relación co tromboembolismo.
As complicacións xa desenvolvidas das varices da coxa e parte inferior da perna teñen un efecto negativo non só no estado do paciente e no prognóstico da enfermidade. Reducen significativamente a probabilidade dun resultado rápido e suficiente, incluso cando se usan métodos radicais de tratamento.
A enfermidade é sempre perigosa?
As varices das extremidades inferiores con insuficiencia válvula da vena safena non son a única variante posible desta patoloxía. Tamén existe a chamada variante "cosmética" das varices. Segundo a clasificación das enfermidades venosas crónicas, o CEAP é C1, características da forma:
- Lesión de pequenos vasos intradérmicos de ata 3 mm de diámetro. Poden ser subepidérmicos ou reticulares.
- A aparición de veas de araña, varices reticulares en forma de pequena rede disposta superficialmente.
- Ausencia de refluxo veno-venoso patolóxico vertical ou horizontal. Os pequenos buques afectados non teñen válvulas e só se comunican con pequenos afluentes da vea safena a través da pata de alimentación. Permiten extraer sangue de sectores individuais da derme e drenalo en vasos máis grandes e profundos. A violación do fluxo sanguíneo a este nivel non contribúe ao desenvolvemento da insuficiencia venosa crónica.
Este curso da enfermidade non leva ao desenvolvemento de complicacións clínicamente significativas. De feito, o malestar do paciente débese a un defecto cosmético. Pero isto non significa que unha persoa con veas de araña estea excluída da derrota de veas de maior calibre. En tal situación, non se diagnostica C1, senón C2 e clases posteriores segundo a clasificación CEAP.
Tratamento das varices
O tratamento das varices non debe comezar co desenvolvemento de complicacións, senón tamén na fase de cambios primarios e signos de insuficiencia venosa mínimamente pronunciados. Pódese esperar un inicio rápido do efecto esperado, unha resolución completa dos síntomas e unha baixa probabilidade de recaída. O tratamento de varices avanzadas non será tan eficaz. Ás veces o seu papel é só reducir a progresión da enfermidade, crear condicións para a curación da úlcera trófica e reducir a gravidade da insuficiencia venosa crónica.
En xeral, todos os métodos para tratar as varices das extremidades inferiores pódense dividir en non cirúrxicos (conservadores) e cirúrxicos (radicais). Tradicionalmente, a maioría dos pacientes prefiren métodos económicos que pospoñen a decisión de operarse ata que se desenvolvan complicacións que non se poden corrixir. E moitos deles nin sequera van ao médico e recorren á automedicación. A automedicación a miúdo leva a unha complicación da patoloxía.
Tratamento conservador
O tratamento conservador das varices inclúe:
- Terapia farmacolóxica sistémica. O obxectivo é mellorar as propiedades reolóxicas do sangue para previr a trombose, conseguir un efecto antiinflamatorio, aumentar a elasticidade da parede vascular e estimular a rexeneración de tecidos.
- Farmacoterapia local (pomadas, cremas, xeles). Dise que os axentes externos melloran a microcirculación, reducen o inchazo, aumentan o ton venoso e curan as úlceras tróficas.
- Os exercicios de fisioterapia aumentan a eficiencia da bomba muscular da perna inferior, mellorando así o fluxo de sangue das pernas.
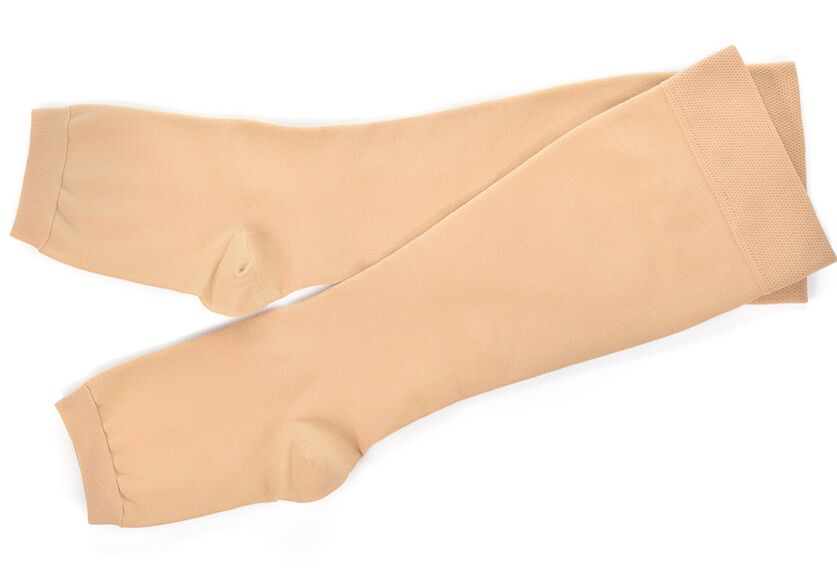
- Uso de medias de compresión. As medias e medias de compresión exercen unha compresión medida de veas superficiais, reducindo a tendencia a depositar sangue e edema, mellorando o benestar e reducindo a probabilidade de trombose.
- Fisioterapia. Úsanse principalmente en ausencia de úlceras tróficas manifestas e fóra do estadio agudo de tromboflebitis. Pneumocompresión por hardware aplicado, darsonvalización, galvanización, terapia UHF, terapia UV, hidroterapia, ozonoterapia. As tarefas da fisioterapia inclúen mellorar a drenaxe venosa e linfática, mellorar a microcirculación, estimular a rexeneración e reducir a gravidade das enfermidades.
Os medicamentos non levan a un fluxo sanguíneo saudable nas veas que xa cambiaron, senón que permanecen entrelazados e dilatados. E incluso un lixeiro aumento do ton da parede vascular baixo a acción dos flebotónicos non pode corrixir completamente a insuficiencia da válvula.
Non debes esperar resultados elevados dun tratamento conservador. Reduce a dor e a gravidade do edema, reduce o risco de trombose e mellora a curación dos trastornos tróficos. Non obstante, é imposible salvar ao paciente das varices e evitar unha maior progresión da enfermidade cun enfoque conservador.
Cirurxía
Un método invasivo (cirúrxico) para tratar as varices ten como obxectivo pechar (eliminando ou destruíndo) o vaso afectado e as súas principais entradas do torrente sanguíneo xeral e eliminando o refluxo veno-venoso horizontal. Se a isquemia tisular non empeora, o trofismo mellora reducindo significativamente (ou incluso eliminando) a estase venosa. Este tratamento non só elimina o defecto cosmético, senón que tamén axuda a facer fronte á insuficiencia venosa crónica.
Métodos cirúrxicos clásicos para tratar as varices das extremidades inferiores:
- A crossctomía é unha transección completa dunha vea superficial ligada grande no punto da súa confluencia coa rede de veas profundas.
- Flebectomía: eliminación da vea superficial (vea safena grande ou pequena) afectada por varices. Faise pelando (tirando, sacando) o buque a través de pequenas incisións con instrumentos. Actualmente combínase con crossectomía e eliminación de afluentes.
- Miniflebectomía: eliminación de grandes perforadores e afluentes a través de pequenas incisións ou pinchazos.
Durante moito tempo, o método principal de tratamento cirúrxico foi a cirurxía aberta, cuxas desvantaxes:
- Perda de sangue notable;
- Hemorragia na zona cirúrxica que ás veces require unha reintervención para evacuar o sangue.
- Linfostase a través da intersección dos vasos linfáticos.
- Síndrome de dor severa.
- Discapacidade de longa duración.
Alternativa moderna á cirurxía
As técnicas endovasculares chámanse procedementos minimamente invasivos e non requiren incisións. Non son tan traumáticos e, en termos de eficacia, non son inferiores ás operacións convencionais. As complicacións e as recaídas despois delas son menos comúns que despois das operacións.
Métodos mínimamente invasivos:
- Obliteración láser
- Escleroterapia / criocleroterapia
- Eliminación de alta frecuencia.
En métodos minimamente invasivos, a varice non se elimina como nas operacións tradicionais. A parede está exposta á enerxía con láser ou radiofrecuencia desde o interior e durante a escleroterapia, un esclerosante. Isto leva a "pegar" o vaso e a súa posterior fibrosis, unha substitución por tecido conxuntivo. Esta oclusión do lumen do vaso coñécese como obliteración. E coa RFO das estrelas, son realmente vaporizados pola acción das ondas de alta frecuencia.































